
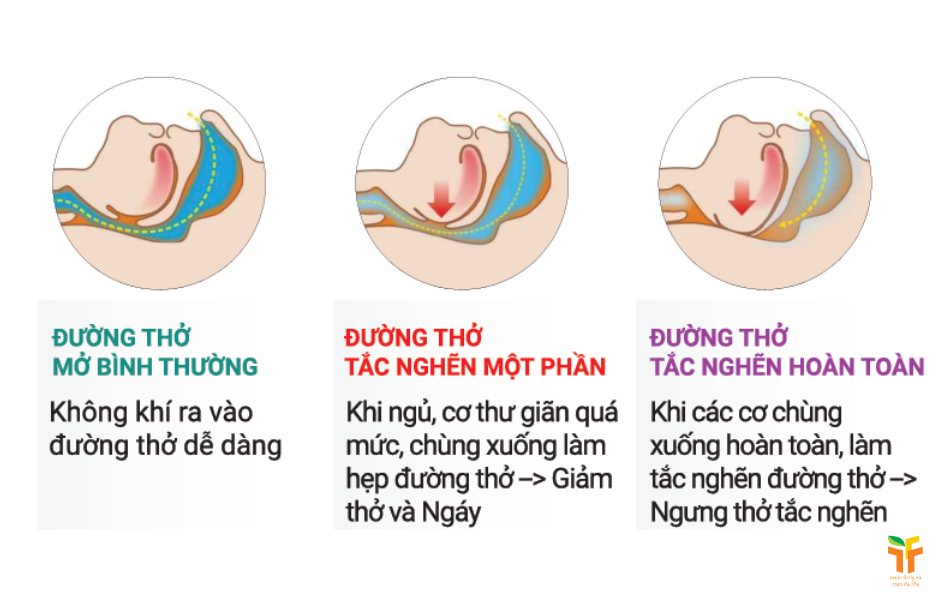
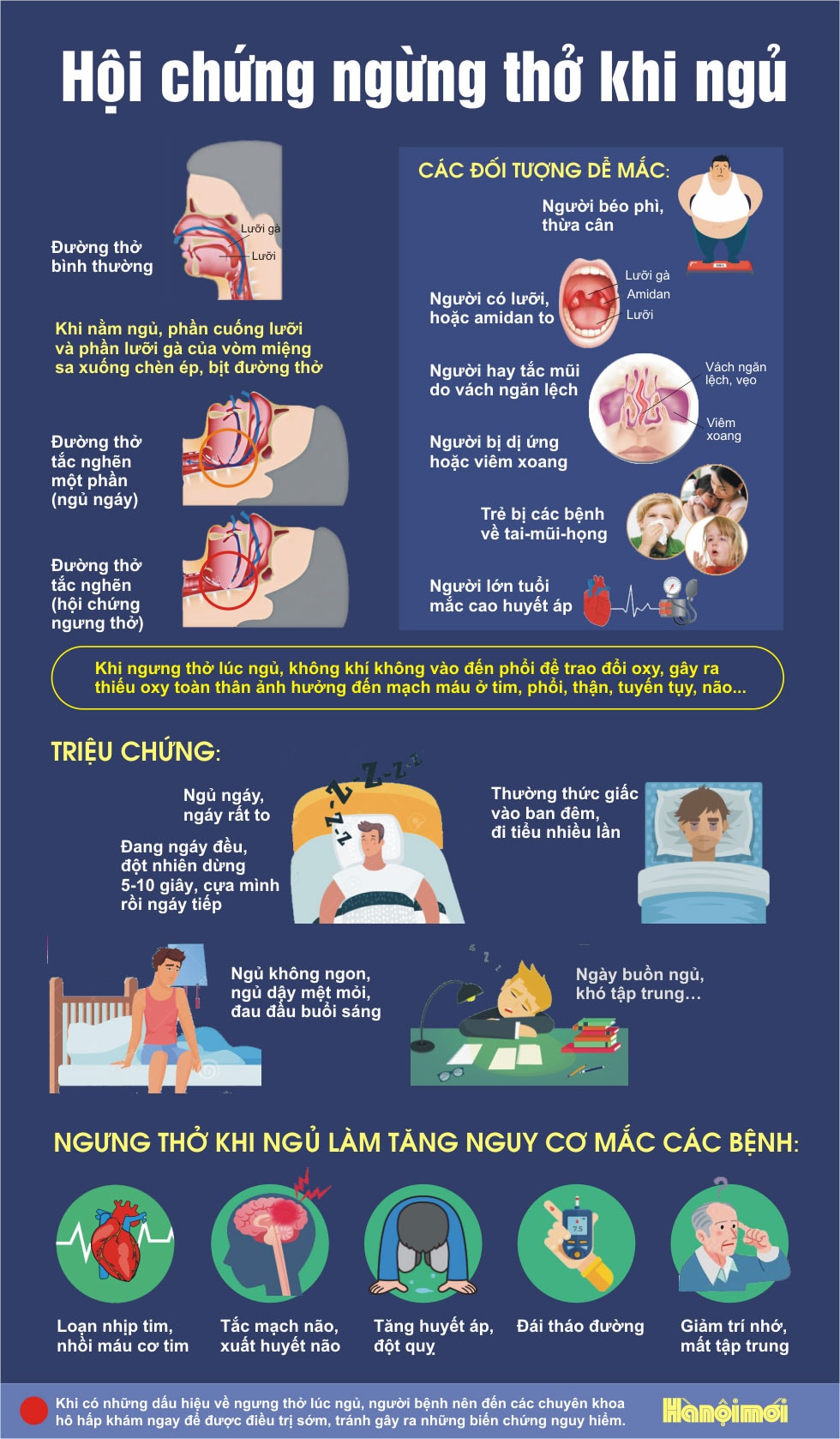
Chứng ngưng thở khi ngủ là một rối loạn hô hấp xảy ra trong lúc ngủ, khi hơi thở bị ngắt quãng nhiều lần trong đêm. Trong chuyên ngành hô hấp, thể gặp nhiều nhất là ngưng thở khi ngủ do tắc nghẽn (OSA), tức đường thở trên bị xẹp lặp đi lặp lại trong lúc ngủ, gây tắc nghẽn một phần hoặc hoàn toàn ở vùng mũi họng hay hầu họng. MSD cho biết OSA rất phổ biến, tỷ lệ hiện mắc tăng song hành với béo phì, và ước tính có khoảng 1 tỷ người bị ảnh hưởng trên toàn thế giới; phần lớn trong số đó chưa được chẩn đoán hoặc điều trị.

Điều khiến bệnh này dễ bị xem nhẹ là nó diễn ra chủ yếu vào ban đêm, trong khi người bệnh thường chỉ cảm nhận hậu quả vào ban ngày. Theo MSD và NHS, các dấu hiệu thường gặp trong lúc ngủ gồm ngáy to, thở ngắt quãng, thở hổn hển, phát ra tiếng nghẹn hoặc khịt mũi, ngủ bồn chồn và thức giấc nhiều lần. Ban ngày, người bệnh có thể mệt mỏi, buồn ngủ, giảm tập trung, thay đổi tâm trạng, đau đầu khi thức dậy, khô miệng hoặc đau họng buổi sáng. Một điểm rất thực tế là nhiều người không hề biết mình có triệu chứng ban đêm cho đến khi được người ngủ cùng nhận ra.
Về nguyên nhân, OSA không phải do “phổi yếu” mà chủ yếu liên quan đến đường thở trên dễ xẹp khi ngủ. MSD nêu các yếu tố nguy cơ giải phẫu như hàm dưới ngắn hoặc tụt, gốc lưỡi hay amidan quá phát, đầu tròn cổ ngắn, chu vi cổ lớn, thành bên họng dày và lớp mỡ quanh họng nhiều. Ngoài ra, tuổi cao hơn, mãn kinh, thừa cân hoặc béo phì, rượu và thuốc an thần đều làm nguy cơ tăng lên; một số bệnh như trào ngược dạ dày–thực quản về đêm, suy giáp, to đầu chi hoặc tiền sử đột quỵ cũng có thể góp phần.
Nhìn ở góc độ đời sống, đây là bệnh rất dễ bị bỏ qua hoặc hiểu sai. Không phải ai ngáy cũng bị OSA, nhưng ngáy to kéo dài kèm buồn ngủ ban ngày, ngủ dậy không sảng khoái hoặc được quan sát thấy ngừng thở thì cần nghĩ đến bệnh. MSD lưu ý khoảng 85% bệnh nhân OSA có ngáy lớn, nhưng phần lớn người ngáy lại không có OSA. Ngược lại, không phải bệnh nhân OSA nào cũng buồn ngủ rõ rệt; có người chỉ thấy mệt, giảm tập trung hoặc nhức đầu buổi sáng.
Trong nhóm “rối loạn liên quan”, OSA không phải loại duy nhất. MSD cho biết ngưng thở khi ngủ do trung ương (CSA) ít gặp hơn nhiều; ở thể này, vấn đề không nằm ở tắc nghẽn đường thở mà là thay đổi trong hoạt động hô hấp, thường liên quan đến bệnh nền như suy tim hoặc dùng opioid. Ngoài ra, MSD còn mô tả hội chứng cản trở đường thở trên, trong đó người bệnh có tiếng ngáy tăng dần, khịt mũi và các lần thức tỉnh liên quan đến gắng sức hô hấp nhưng chưa đủ tiêu chuẩn ngưng thở hoặc giảm thở điển hình. Nhóm này thường trẻ hơn, ít béo phì hơn và hay than mệt mỏi, mất ngủ.
Về chẩn đoán, bệnh không được xác định chỉ bằng lời kể “tôi ngủ ngáy lắm”. Theo MSD, OSA được nghi ngờ dựa trên bệnh sử, người ngủ cùng, các yếu tố nguy cơ và khám lâm sàng, sau đó được xác nhận bằng nghiên cứu giấc ngủ. Tiêu chuẩn chẩn đoán dựa trên chỉ số ngưng thở–giảm thở (AHI): OSA được xác nhận khi AHI từ 5 lần/giờ trở lên ở người có triệu chứng, hoặc từ 15 lần/giờ trở lên ngay cả khi không có triệu chứng rõ. Mức độ nặng thường được phân loại là nhẹ khi AHI từ 5 đến dưới 15, vừa khi từ 15 đến 30, và nặng khi trên 30.
Để sàng lọc ban đầu, MSD còn dùng các bảng câu hỏi như STOP-BANG. Bảng này chú ý tới ngáy to, mệt mỏi ban ngày, được quan sát thấy ngừng thở, tăng huyết áp, BMI trên 35, tuổi trên 50 và chu vi cổ lớn. Đây không phải công cụ thay thế chẩn đoán, nhưng hữu ích để nhận ra ai là người nên được đánh giá sâu hơn.
Về xét nghiệm, cách “chuẩn” nhất vẫn là đa ký giấc ngủ tại phòng xét nghiệm giấc ngủ, nhưng MSD cho biết xét nghiệm giấc ngủ tại nhà bằng thiết bị di động hiện cũng được dùng ngày càng nhiều vì tiện lợi và chi phí thấp hơn. Tuy vậy, xét nghiệm tại nhà có hạn chế: nó không thật sự xác định được giấc ngủ như đa ký giấc ngủ, nên có thể đánh giá thấp bệnh nếu bệnh nhân thức trong một phần của đêm mà không biết hoặc không báo lại. Vì thế, nếu kết quả kiểm tra tại nhà âm tính nhưng triệu chứng vẫn rất gợi ý, thường vẫn cần làm đa ký giấc ngủ chính thức. NHS cũng cho biết nhiều người sẽ được phát thiết bị về đeo qua đêm tại nhà, nhưng đôi khi vẫn cần ngủ lại tại phòng khám giấc ngủ.
Về điều trị, nguyên tắc lớn nhất là điều trị theo nguyên nhân và mức độ nặng, nhưng với OSA, CPAP vẫn là phương pháp chủ lực. MSD nêu rõ CPAP là lựa chọn điều trị cho hầu hết bệnh nhân OSA có buồn ngủ ban ngày theo chủ quan, và đã được chứng minh giúp giảm buồn ngủ, giảm ngáy và cải thiện giấc ngủ của người ngủ cùng. NHLBI cũng mô tả PAP là phương pháp điều trị phổ biến nhất cho ngưng thở khi ngủ; ngoài CPAP còn có BPAP và APAP.
Không phải ai cũng cần hoặc dung nạp CPAP giống nhau, nên điều trị có thể linh hoạt hơn. Theo MSD, các khí cụ trong miệng giúp đưa hàm dưới ra trước hoặc giữ lưỡi không tụt ra sau được xem là lựa chọn chính cho ngáy và OSA mức độ nhẹ đến trung bình. NHLBI cũng cho biết dụng cụ miệng cá nhân hóa hoặc các phương pháp can thiệp khác như kích thích thần kinh hạ thiệt, phẫu thuật amidan, phẫu thuật mở rộng đường thở hay phẫu thuật giảm cân có thể được cân nhắc ở những bệnh nhân phù hợp.
Với CSA, hướng điều trị lại khác. MSD cho biết điều trị chính của CSA có triệu chứng là kiểm soát tối ưu bệnh nền, đặc biệt là suy tim nếu có, đồng thời tránh hoặc giảm opioid, rượu và các thuốc an thần khác. Một số trường hợp có thể dùng oxy bổ sung, PAP hoặc các thiết bị hỗ trợ khác; tuy nhiên, một số chiến lược như thông khí hỗ trợ thích ứng không phù hợp cho bệnh nhân có phân suất tống máu giảm.
Phần phòng ngừa và chăm sóc hằng ngày có giá trị rất lớn, nhất là ở OSA. MSD cho biết giảm cân vừa phải, khoảng từ 15% trở lên, có thể mang lại cải thiện lâm sàng có ý nghĩa, dù không nên xem là “chữa khỏi” hoàn toàn. NHLBI khuyên duy trì cân nặng hợp lý, tập thể lực đều, ngủ đúng giờ, hạn chế rượu và caffeine, bỏ thuốc lá, và ngủ nghiêng thay vì nằm ngửa vì tư thế này có thể giúp đường thở ít bị sụp hơn khi ngủ.
Trong sinh hoạt, có vài điều nên lưu ý rất thực tế. Một là, người buồn ngủ ban ngày rõ vì nghi OSA không nên chủ quan với việc lái xe đường dài hay làm việc cần tỉnh táo cao, vì cơn buồn ngủ xâm nhập có thể gây sai sót hoặc tai nạn. Hai là, rượu và thuốc an thần có thể làm bệnh nặng hơn vì làm đường thở dễ xẹp và đáp ứng thức tỉnh kém đi. Ba là, nếu đang dùng CPAP mà thấy đầy bụng, chướng bụng, khô mắt, khô miệng, chảy máu mũi hay nghẹt mũi, NHLBI khuyên nên báo bác sĩ để điều chỉnh thiết bị hoặc cách dùng, thay vì tự bỏ máy.
Về ăn uống, bệnh này không có một “thực đơn chữa ngưng thở khi ngủ”, nhưng chế độ ăn vẫn rất quan trọng vì liên quan trực tiếp đến cân nặng và rượu bia. NHLBI khuyên duy trì cân nặng lành mạnh, hạn chế rượu và caffeine. Với người thừa cân hoặc béo phì, mục tiêu thực tế không phải ăn kiêng cực đoan mà là giảm cân bền vững để giảm gánh nặng lên đường thở. Đồng thời, nên tránh uống rượu gần giờ ngủ vì đây là yếu tố có thể làm OSA nặng lên.
Tóm lại, chứng ngưng thở khi ngủ là bệnh của giấc ngủ bị gián đoạn bởi hô hấp, trong đó OSA là thể thường gặp nhất. Người bệnh có thể chỉ nghĩ mình “ngáy hơi to” hoặc “ngủ mà vẫn mệt”, nhưng phía sau đó có thể là một rối loạn cần được chẩn đoán bài bản bằng nghiên cứu giấc ngủ. Cách tiếp cận đúng là nhận diện triệu chứng, đánh giá nguy cơ, làm xét nghiệm phù hợp, rồi điều trị bằng thay đổi lối sống, PAP, khí cụ miệng hoặc xử lý bệnh nền tùy từng trường hợp. Khi được chẩn đoán và điều trị đúng, chất lượng giấc ngủ, sự tỉnh táo ban ngày và sức khỏe lâu dài thường được cải thiện rõ rệt.
#CamNangSucKhoe #SucKhoeGiaDinhViet #DinhDuongThuanTuNhien #yeuAmThucViet #yeuVanHoaViet
Nguồn: freSy with passion & MSD Manuals - https://www.msdmanuals.com/ (Phiên bản dành cho Chuyên gia)- 📷 Internet
