
Trong bệnh lý hô hấp, triệu chứng thường chỉ là phần nổi của tảng băng. Một cơn ho có thể đến từ viêm phế quản nhẹ, nhưng cũng có thể liên quan đến hen, viêm phổi, trào ngược, bệnh phổi kẽ hay một khối u ở phổi. Vì vậy, điều quan trọng không phải là “đoán bệnh qua triệu chứng”, mà là dùng đúng công cụ để xác định vấn đề đang nằm ở đường thở, nhu mô phổi, màng phổi, trao đổi khí hay khả năng gắng sức. MSD cho biết đánh giá hô hấp luôn bắt đầu từ bệnh sử và thăm khám lâm sàng, rồi mới lựa chọn các xét nghiệm phù hợp như đo chức năng hô hấp, đo độ bão hòa oxy, thể tích phổi, khả năng khuếch tán, khí máu động mạch, nghiệm pháp kích thích phế quản và nghiệm pháp gắng sức tim phổi.
Nhóm xét nghiệm nền tảng nhất là đo chức năng hô hấp. Đây là công cụ rất quan trọng để nhận biết có tắc nghẽn đường thở hay không, mức độ nặng ra sao, có hồi phục sau thuốc giãn phế quản hay không, và từ đó hỗ trợ chẩn đoán các bệnh như hen, COPD hay một số rối loạn thông khí khác. Khi cần đi sâu hơn, bác sĩ có thể đo thêm thể tích phổi, khả năng khuếch tán khí qua màng phế nang–mao mạch, độ giãn và sức cản của hệ hô hấp, hoặc làm nghiệm pháp kích thích phế quản bằng methacholine hay gắng sức để phát hiện tăng phản ứng đường thở. Những xét nghiệm này giúp trả lời câu hỏi “phổi đang có vấn đề kiểu gì” chứ không chỉ là “có bệnh hay không”.
Một phần rất quan trọng khác là đánh giá trao đổi khí. Đo SpO2 bằng máy đo độ bão hòa oxy đầu ngón tay giúp sàng lọc nhanh tình trạng oxy máu, nhưng MSD lưu ý phương pháp này có giới hạn và có thể kém chính xác trong một số tình huống như khi tăng carboxyhemoglobin hoặc methemoglobin. Khi cần biết chính xác hơn, bác sĩ sẽ làm khí máu động mạch (ABG) để đo PaO2, PaCO2 và pH, từ đó đánh giá thiếu oxy máu, giữ CO2 hay rối loạn toan–kiềm. ABG đặc biệt hữu ích ở bệnh nhân khó thở nặng, suy hô hấp, COPD đợt cấp hoặc các tình huống cần quyết định thở máy.
Về chẩn đoán hình ảnh, trong thực hành hô hấp, X-quang ngực thường là bước đầu vì nhanh và dễ tiếp cận, còn CT ngực đi sâu hơn khi cần đánh giá nốt phổi, tổn thương kẽ, u, giãn phế quản, màng phổi hoặc những bất thường không rõ trên phim thường. Ở một số bệnh nhân, bác sĩ còn dùng siêu âm ngực, nhất là khi cần đánh giá tràn dịch màng phổi tại giường. Với tràn dịch màng phổi mới xuất hiện hoặc chưa rõ nguyên nhân, MSD cho biết chọc dò dịch màng phổi thường được chỉ định để lấy dịch chẩn đoán; ngoài mục đích chẩn đoán, thủ thuật này còn có thể giúp giảm khó thở khi dịch nhiều.
Một thủ thuật rất quan trọng trong chuyên khoa hô hấp là soi phế quản. MSD cho biết soi phế quản ống mềm cho phép quan sát trực tiếp đường thở dưới, lấy chất tiết và tế bào bằng rửa hoặc chải phế quản, lấy mẫu từ nhu mô hay trung thất bằng sinh thiết hoặc chọc hút xuyên thành phế quản, và còn có giá trị điều trị như hút đờm ứ đọng, lấy dị vật, đặt stent hay nong chỗ hẹp. Trong nhiều trường hợp khó, siêu âm nội soi phế quản EBUS còn giúp định vị hạch hoặc khối trung thất để sinh thiết chính xác hơn. Đây là một trong những công cụ then chốt khi cần chẩn đoán khối u, viêm phổi không điển hình, tổn thương trung thất hoặc bệnh hô hấp kéo dài không rõ nguyên nhân.
Khi đã chẩn đoán được bệnh, điều trị hô hấp cũng rất đa dạng. Có bệnh cần thuốc giãn phế quản, corticosteroid, kháng sinh, thuốc kháng viêm hay kháng xơ hóa; có bệnh cần oxy liệu pháp, hỗ trợ thông khí không xâm lấn hoặc thở máy xâm lấn. MSD nêu khá rõ trong đợt cấp COPD rằng các trụ cột điều trị gồm oxy, thuốc giãn phế quản, corticosteroid, kháng sinh khi phù hợp, và đôi khi hỗ trợ thông khí. Thông khí không xâm lấn có thể giúp giảm nhu cầu đặt nội khí quản, giảm thời gian nằm viện và giảm tử vong ở bệnh nhân đợt cấp nặng có toan hô hấp nhưng còn ổn định huyết động. Điều này cũng phản ánh nguyên tắc chung trong hô hấp: không phải bệnh nào cũng điều trị giống nhau, nhưng khi hô hấp suy sụp thì ưu tiên hàng đầu vẫn là duy trì oxy hóa và thông khí.
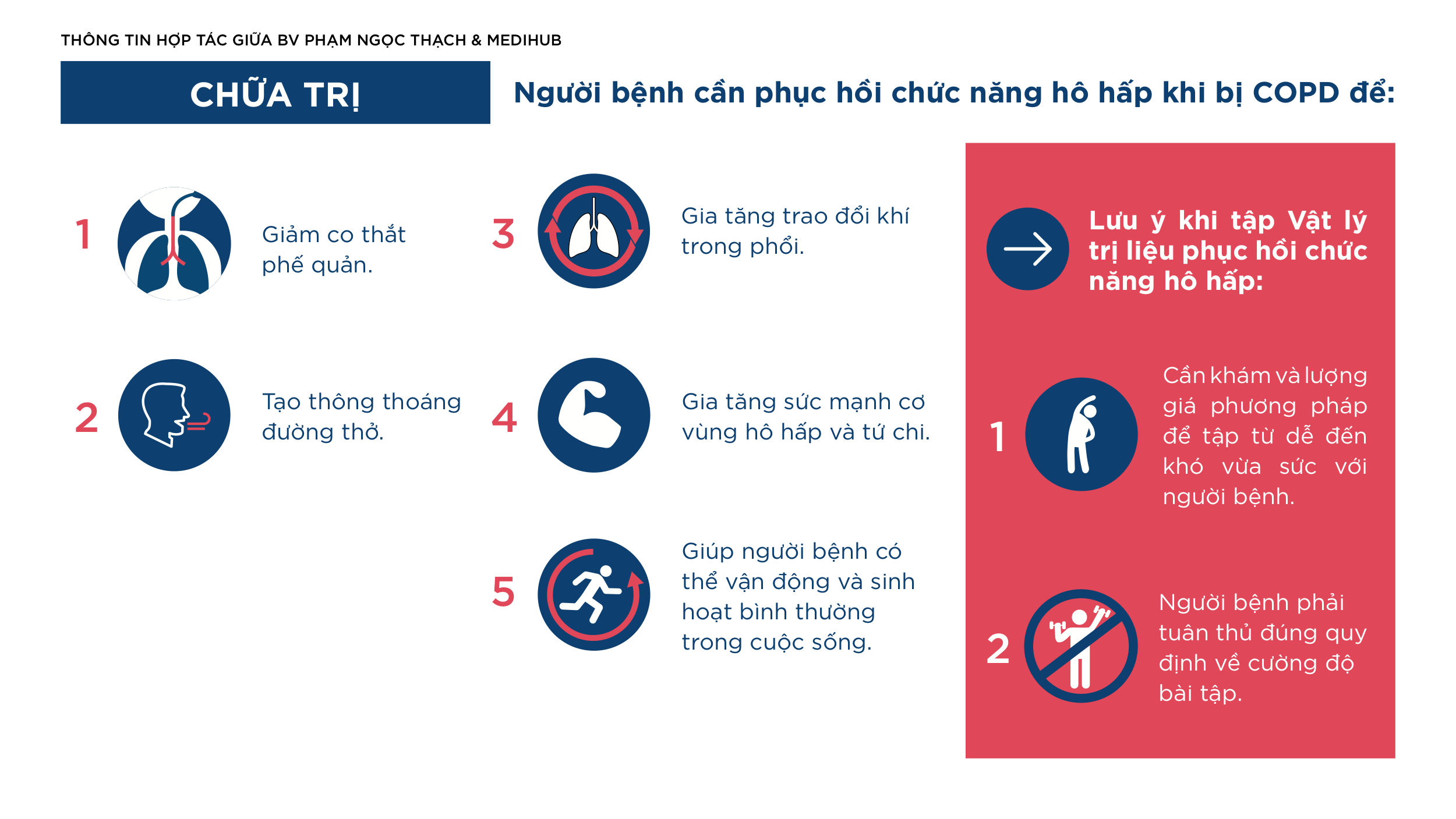
Tuy vậy, điều trị hô hấp không chỉ dừng ở thuốc và thủ thuật. Với rất nhiều bệnh mạn tính, đặc biệt là COPD, hen, giãn phế quản, bệnh phổi kẽ, tăng áp phổi, COVID-19 hậu cấp và cả ung thư phổi, phục hồi chức năng hô hấp giữ vai trò cực kỳ quan trọng. MSD định nghĩa phục hồi chức năng phổi là chương trình gồm các bài tập có giám sát, giáo dục, hỗ trợ và can thiệp hành vi nhằm cải thiện chức năng và nâng cao chất lượng sống cho người bệnh hô hấp mạn. Chương trình toàn diện có thể giúp giảm khó thở, tăng khả năng gắng sức và cải thiện đời sống hằng ngày; ở bệnh nhân COPD, bắt đầu phục hồi chức năng sớm sau xuất viện còn liên quan đến giảm nguy cơ tử vong trong năm đầu và giảm tái nhập viện.
Một chương trình phục hồi chức năng hô hấp đúng nghĩa không chỉ là “tập thở”. MSD cho biết trước khi bắt đầu, người bệnh thường được đánh giá khả năng vận động bằng các test như đi bộ 6 phút hoặc 12 phút, đánh giá khó thở, dinh dưỡng, chất lượng sống và tình trạng nghề nghiệp. Bản thân chương trình phục hồi thường gồm luyện tập thể chất, tập cơ hít vào, giáo dục, và can thiệp tâm lý – hành vi, được cá thể hóa theo nhu cầu từng bệnh nhân. Điều này rất quan trọng vì hai người cùng COPD hay cùng bệnh phổi kẽ chưa chắc cần cùng một kiểu tập hoặc cùng một mục tiêu phục hồi.
Một nhánh nhỏ nhưng rất hữu ích của phục hồi là vật lý trị liệu lồng ngực. MSD mô tả đây là các thao tác cơ học từ bên ngoài như vỗ lồng ngực, dẫn lưu tư thế, rung, kết hợp các kỹ thuật hít thở có kiểm soát hoặc thiết bị tạo áp lực dương thì thở ra để giúp huy động và tống đờm ra ngoài. Phương pháp này đặc biệt hữu ích ở bệnh nhân có nhiều đờm đặc, phản xạ ho kém hoặc khó tự làm sạch đường thở, như trong giãn phế quản, xơ nang, một số bệnh thần kinh cơ, COPD trong vài tình huống và viêm phổi ở vùng phổi phụ thuộc.
Về mặt thực tế, người bệnh cần hiểu rằng phục hồi chức năng hô hấp không chỉ dành cho người “bệnh quá nặng”. MSD nhấn mạnh rằng ngay cả những bệnh nhân COPD ít nặng hơn cũng có thể được lợi từ việc giảm khó thở, tăng khả năng chịu đựng khi gắng sức, cải thiện cơ lực, điều hòa vận động, sinh lý tim phổi và cả lợi ích tâm lý xã hội. Phục hồi càng sớm, hiệu quả thường càng rõ; chờ đến khi bệnh rất nặng mới bắt đầu thì cơ hội cải thiện vẫn có, nhưng khó hơn nhiều.
Trong sinh hoạt hằng ngày, có vài lưu ý rất quan trọng. Thứ nhất, các xét nghiệm và thủ thuật hô hấp nên được thực hiện theo chỉ định, không phải cứ càng nhiều càng tốt. Thứ hai, nếu đã được kê thuốc hít, người bệnh cần học đúng kỹ thuật vì dùng sai kỹ thuật có thể làm điều trị thất bại dù thuốc đúng. Thứ ba, oxy và máy thở không phải là “mức cuối cùng đáng sợ”, mà là công cụ cứu mạng khi cần; vấn đề là phải dùng đúng chỉ định và được theo dõi đúng. Thứ tư, phục hồi chức năng chỉ có hiệu quả khi người bệnh tham gia đều đặn, không bỏ dở giữa chừng khi vừa thấy đỡ vài ngày.
Tóm lại, chẩn đoán và điều trị bệnh lý hô hấp là một quá trình nhiều tầng: bắt đầu từ hỏi bệnh và khám lâm sàng, đi qua đo chức năng phổi, đo oxy máu, khí máu, hình ảnh học, các thủ thuật như soi phế quản hay chọc dò màng phổi, rồi mới đến điều trị bằng thuốc, oxy, hỗ trợ thông khí hay can thiệp chuyên sâu. Sau đó, để người bệnh thật sự sống tốt hơn, phần phục hồi chức năng hô hấp gần như không thể thiếu trong nhiều bệnh hô hấp mạn. Hiểu đúng điều này sẽ giúp người đọc thấy rằng điều trị hô hấp không phải chỉ là “uống thuốc cho đỡ ho”, mà là một chiến lược toàn diện để giúp phổi làm việc tốt hơn và giúp người bệnh trở lại cuộc sống thường ngày bền vững hơn.





#CamNangSucKhoe #SucKhoeGiaDinhViet #DinhDuongThuanTuNhien #yeuAmThucViet #yeuVanHoaViet
Nguồn: freSy with passion & MSD Manuals - https://www.msdmanuals.com/ (Phiên bản dành cho Chuyên gia)- 📷 Internet
